Prima intrebare care poate iti vine in minte este: ce legatura are somnul si pielea? Somnul este unul dintre principalii factori regulatori ai homeostaziei (starea de echilibru) organismului uman si a fost direct legat de starea de bine. In ultimii ani, oamenii dorm din ce in ce mai putin.
Lipsa somnului poate fi considerata privare de somn (patologica, deci) atunci cand persoana alege sa nu doarma sau somnul este impiedicat de anumite tulburari, cum ar fi insomnia.
Studiile arata o relatie stransa intre privarea de somn si afectiuni precum:
- diabetul zaharat tip 2 [Kawakami N et al., 2004],
- accidentul vascular cerebral [Culebras A et al, 2012],
- disfunctia erectila [Andersen ML et al.,2010],
- depresia [Roberts RE et al.,2014]
- si bineinteles anumite boli de piele [Bender BG et al.,2008; Camfferman D et al., 2010; Monti JM et al., 1989; Yang YW et al., 2012].
Mai mult, lipsa somnului reprezinta un factor de stres care duce la cresterea nivelului de hormoni de stres, cu implicatii in cascada la nivelul intregului organism.
Poate calitatea somnului sa influenteze imbatranirea pielii?
Conform unui studiu din 2014 [Oyetakin‐White P et al., 2015] ce a evaluat imbatranirea intrinseca (factori interni: boli, genetica si fiziologie proprie) si extrinseca (factori externi: radiatii ultraviolete, poluare, etc) a pielii, cei care dormeau bine aveau scoruri de imbatranire intrinseca mai mici, iar cei cu o calitate slaba a somnului prezentau niveluri crescute de pierdere transepidermica de apa (pielea acestora era mai deshidratata). Deci somnul si pielea chiar au legatura. Sa vedem cat de mult sunt ele conectate.
La 72 ore dupa tape-stripping (o procedura ce indeparteaza un strat superficial al epidermului) cei cu o buna calitate a somnului prezentau o refacere a barierei cutanate (cea care ne protejeaza de mediul inconjurator) cu 30% mai buna decat cei care nu dormeau bine. De asemenea, roseata aparatura dupa expunerea pielii la radiatii ultraviolete era semnificativ mai ameliorata la cei ce dormeau bine comparativ cu ceilalti. Studiul analizeaza si componenta subiectiva (parerea pacientilor), cei cu o calitate buna a somnului avand o parere mai buna despre aspectul lor general.
In concluzie, acest studiu demonstreaza ca o calitate slaba a somnului este asociata cu imbatranirea intrinseca a pielii, scaderea functiei de bariera cutanata si o perceptie mai putin buna asupra aspectului fizic personal.
Ridurile de somn: aging-ul facial si distorsiunea tegumentelor fetei in timpul somnului
Desi sunt doar unul dintre semnele de imbatranire, ridurile reprezinta un indicator foarte important in estetica faciala. Ridurile apar acolo unde pielea se cuteaza, fie datorita distorsiunii in timpul expresiilor faciale sau datorita compresiei mecanice (presiunii aplicate pe aceasta) din timpul somnului. Ridurile de expresie si cele de somn au etiologii, localizari si pattern-uri anatomice diferite.
Aceste forte de compresie si forfecare actioneaza pe pielea fetei la cei care dorm pe o parte sau pe burta.
Cum apar ridurile de somn?
Ridurile de somn apar ca raspuns la distorsiunile create de presarea fetei pe perna/saltea/brate si pot deveni permanente in timp, datorita repetarii compresiei mecanice. Ridurile de somn sunt diferite de ridurile de expresie prin mecanismul de producere (forte extrinseci vs contractie musculara), localizare (apar la limitele ligamentelor vs locul contractiei musculare) si directie (perpendiculare pe cele de expresie).
In timpul somnului pe o parte sau pe burta, pielea este comprimata si supusa unor forte de tensiune. Directiile acestor forte se schimba o data cu schimbarea pozitiei de somn si devin semnificative o data ce luam in considerare numarul orelor de somn. In timpul somnului, coloana vertebrala se odihneste, discurile intervertebrale se rehidrateaza si isi recapata elasticitatea si muschii paravertebrali se relaxeaza.
Desi pozitia de somn initiala este o alegere constienta, aceasta se schimba in mod inconstient peste noapte pentru a evita ischemia si disconfortul. Pentru ca pe masura ce imbatranim numarul de pozitii de somn schimbate pe noapte scade de la 27 la 16 (in medie 20) [Haek B., 2004; De Koninck J. et al., 1992; Bader GG et al., 2000; Sahlin D et al., 2009] si timpul petrecut in fiecare pozitie de somn creste. In acelasi timp, dormitul pe o parte este cel mai des intalnit, apoi cel cu fata in sus si pe burta [Haek B, 2004; De Koninck J. et al., 1992; Sahlin D et al., 2009].
Ce putem face?
Prin urmare, prea mult somn in anumite pozitii de dormit (pe burta, pe o parte) pot sa duca la o imbatranire prematura a fetei, prin aparitia ridurilor de somn.
Evitarea acestui proces se face prin eliminarea stresului mecanic asupra pielii fetei in timpul somnului: dormitul pe spate si utilizarea de perne speciale [Anson G et al., 2016].
Deshidratarea, ridurile si aging-ul
Un studiu arata ca femeile care dormeau mai putin de 5 ore pe noapte aveau pielea mai deshidratata si se recuperau mai greu dupa expunerea la radiatii UV [Oyetakin-White P et al, 2015]. chiar si dupa o singura noapte de privare de somn, pigmentarile periorbitale (cearcanele) erau mai pronuntate, probabil datorita edemului [Sundelin T, 2013].
Deoarece somnul este esential pentru cresterea si reinnoirea celulelor, lipsa acestuia duce la disfunctie celulara datorita tulburarii ritmului circadian (alternanta noapte-zi) care se reflecta in toate tesuturile, inclusiv in piele [Kahan V, 2014; Walia HK et al, 2016].
Un studiu japonez cu 10.946 de voluntari a demonstrat ca activitatea fizica, abstinenta de la fumat, somnul de calitate, nivelul scazut al stresului si o dieta fara dulciuri concentrate erau independent asociate cu o cantitate mai mica de AGE (advanced glycation end products), compusi care contribuie, printre altele, la aparitia aterosclerozei (depunerea de grasimi pe vasele de sange) si imbatranirii pielii [Isami F et al, 2018].
Privarea de somn produce efecte fizice (estetice) asupra aspectului facial. Lipsa somnului duce la pleoape care atarna, ochi rosii si edematiati, cearcane mai pronuntate, paloare tegumentara, aparitia de riduri si comisuri orale depresate [Krutmann J et al., 2017].
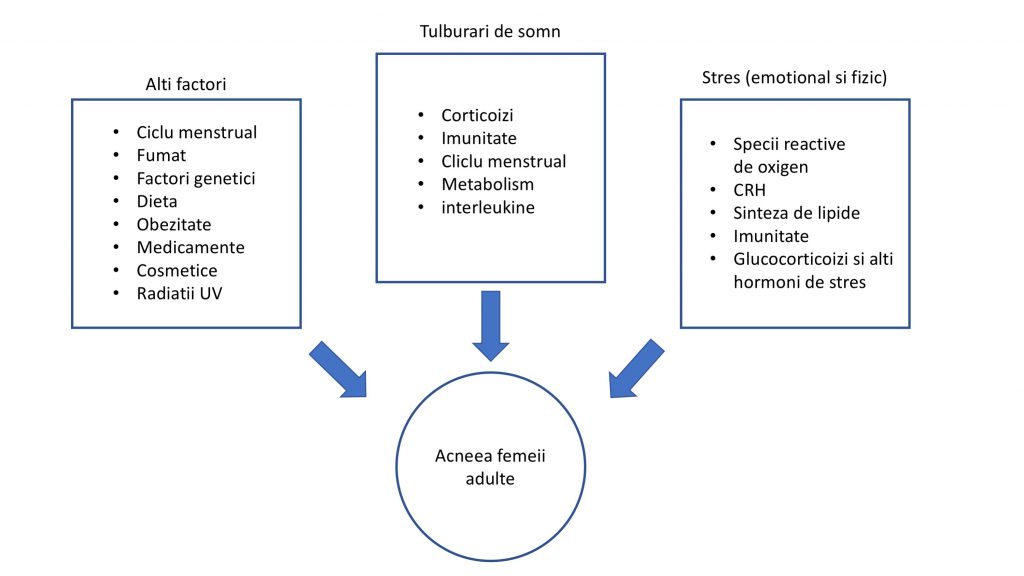
Somnul si acneea
Vazuta in trecut ca o boala a adolescentilor, acneea apare tot mai des intr-o noua forma: acneea femei adulte. Aceasta forma este considerata diferita fata de varianta adolescentina datorita:
- rezistentei la tratament,
- diferentei in patogeneza si
- localizarii si tipurilor diferite de leziuni.
Viata in marile orase impune reducerea somnului la doar cateva ore. Privarea de somn este un factor de stres intrinsec asociat in mod specific stilului de viata modern. Somnul si pielea acneica sunt direct legate, asa cum vei citi mai departe.
Dupa cum am spus mai devreme, lipsa somnului duce la cresterea hormonilor de stres si a altor substante (ex. substanta P). Datorita legaturii sistemului nervos cu pielea [Denda M et al., 2013; Jafferany M, 2007], stresul este corelat cu acneea [Zouboulis CC, 2009] iar pacientii cu acnee acuza agravarea bolii in perioadele de stres neuro-psihic [Goulden V et al., 1997; Poli F et al., 2001; Tanghetti EA et al., 2014].
Multiple boli de piele, inclusiv acneea, au o relatie bidirectionala cu somnul. Somnul este la randul lui afectat de stres, comorbiditati si ciclul menstrual.
Femeile se confrunta mult mai des cu tulburari de somn decat barbatii, calitatea somnului acestora fiind afectata datorita susceptibilitatii la anxietate si datorita ciclului menstrual [Albuquerque RG et al., 2014].
Coroborand toate aceste informatii, indraznesc sa va atrag atentia ca privarea/lipsa somnului sau o calitate slaba a acestuia poate duce, prin diferite mecanisme, la agravarea acneei – mai ales la femeia adulta.
Lipsa somnului poate sa exacerbeze disfunctiile deja prezente in anumite boli si poate provoca dezechilibre ale sistemului imun [Albuquerque RG et al., 2014; Dreno B et al., 2018].
Tulburarile de somn si eczemele
Revenind la relatii bidirectionale cu somnul (adica somnul si pielea), un studiu observational implicand mai mult de 5000 de adulti a aratat ca tulburarile de somn sunt mai frecvente la adultii cu dermatita atopica [Yu, S.H. et al., 2016]. Calitatea si durata somnului copiilor cu eczeme este influentata sever de prurit (mancarimi) [Wolter, S. et al., 2014], fapt demonstrat obiectiv prin polisomnografie si actigrafie [Hon, K.L., 2005].
Legatura dintre tulburarile de somn si eczeme are multiple posibile mecanisme, prin intermediul sistemului imun (cresterea nivelului de citokine proinflamatorii) [Bender, B.G., 2008]. Invers, inflamatia cutanata datorata citokinei IL-1 [Bender, B.G., 2008] este activata pe timpul noptii, ceea ce poate duce la prurit nocturn.
Tulburarile de somn si psoriazisul
In timp ce psoriazisul poate sa induca insomnie (atat de inductie cat si de mentinere a somnului) [Yosipovitch, G. et al., 2000] si privarea de somn poate intensifica inflamatia pielii [Hirotsu, C. et al., 2012] si pruritul (mancarimile) din psoriazis, prin cresterea concentratiilor citokinelor pro-inflamatorii (L-1b, IL-6 si IL-12) si scaderea functiei de bariera a pielii [Leibowitz, E. et al, 1991].
Unul din posibilele mecanisme este tulburarea termoreglarii si imposibilitatea dispersiei caldurii, care provoaca insomnie de inductie (persoana nu poate sa adoarma) [Leibowitz, E. et al.,1991].
Sindromul de apnee in somn si cancerul de piele
Intr-un studiu multicentric observational cu 56 de pacienti cu melanom cutanat, markerii pentru apnee in somn au fost independent asociati cu o crestere semnificativa a dimensiunilor si agresivitatii tumorilor. S-ar parea ca hipoxia intermitenta ar duce, prin cai intermediare, la promovarea neovascularizatiei tumorale [Martinez-Garcia, M.A. et al, 2014].
Tehnologia, somnul si pielea
O recenzie sistematica si meta-analiza [Carter B et al., 2016] (cel mai inalt nivel de evidenta al studiilor) care a inclus 20 de studii a concluzionat ca utilizarea dispozitivelor electronice cu ecrane ce emit lumina albastra (telefoane, tablete, etc) in apropierea orei de somn a fost semnificativ asociata cu:
- Durata scazuta a somnului
- Somn de calitate proasta
- Somnolenta diurna excesiva
Aceste rezultate subliniaza efectul nociv al utilizarii acestor dispozitive asupra somnului, cu toate consecintele ce decurg de aici.
Ca medic, imi consiliez pacientii sa poata controla variabilele care influenteaza imbatranirea, bazandu-ne pe dovezile existente. Imi sfatuiesc pacientii sa utilizeze creme de fotoprotectie cu SPF adecvat, sa opreasca fumatul, sa optimizeze nutritia si sa utilizeze regimuri de ingrijire a pielii potrivite lor. E datoria mea sa imi instiintez pacientii ca somnul si pielea sunt foarte strans conectate.
La aceasta lista, incadrandu-ne in conceptul de #prejuvenation, trebuie acum sa adaug recomandarile de:
- optimizare a orelor si calitatii somnului,
- evitare a compresiei tegumentelor faciale in timpul somnului si
- evitare a folosirii dispozitivelor electronice ce emit lumina albastra (nu, aplicatiile care dau ecranului o tenta galbuie nu elimina efectele negative :)).
Bibliografie
Kawakami N, Takatsuka N, Shimizu H (2004) Sleep disturbance and onset of type 2 diabetes. Diabetes Care 27:282–283
Culebras A (2012) Sleep, stroke and poststroke. Neurol Clin 30:1275–1284
Andersen ML, Santos-Silva R, Bittencourt LR, Tufik S (2010) Prevalence of erectile dysfunction complaints associated with sleep disturbances in Sao Paulo, Brazil: a population-based survey. Sleep Med 11:1019–1024
Roberts RE, Duong HT (2014) The prospective association between sleep deprivation and depression among adolescents. Sleep 37:239–244
Bender BG, Ballard R, Canono B, Murphy JR, Leung DY (2008) Disease severity, scratching, and sleep quality in patients with atopic dermatitis. J Am Acad Dermatol 58:415–420
Camfferman D, Kennedy JD, Gold M, Martin AJ, Lushington K (2010) Eczema and sleep and its relationship to daytime functioning in children. Sleep Med Rev 14:359–369
Monti JM, Vignale R, Monti D (1989) Sleep and nighttime pruritus in children with atopic dermatitis. Sleep 12:309–314
Yang YW, Kang JH, Lin HC (2012) Increased risk of psoriasis following obstructive sleep apnea: a longitudinal population-based study. Sleep Med 13:285–289 Oyetakin‐White P, Suggs A, Koo B, Matsui MS, Yarosh D, Cooper KD, Baron ED. Does poor sleep quality affect skin ageing?. Clinical and experimental dermatology. 2015 Jan;40(1):17-22.
Haek B. Bed and Back: Ergonomic Aspects of Sleeping. Boca Ratan, FL: CRC Press; 2004.
De Koninck J, Lorrain D, Gagnon P. Sleep positions and position shifts in 5 age groups: An ontogenetic picture. Sleep. 1992;15(2):143-149.
Bader GG, Engda S. The influence of bed firmness on sleep quality. Applied Ergonomics. 2000;31:487-497.
Sahlin D, Franklin KA, Stenlund H, Lindberg E. Sleep in women: Normal values for sleep stages and position and the effect of age, obesity, sleep apnea, smoking, alcohol, hypertension. Sleep Medicine. 2009;10:1025-1030.
Anson G, Kane MA, Lambros V. Sleep wrinkles: facial aging and facial distortion during sleep. Aesthetic Surgery Journal. 2016 Sep 1;36(8):931-40.
Oyetakin-White P, Suggs A, Koo B, et al. Does poor sleep quality affect skin ageing? Clin Exp Dermatol. 2015;40(1):17–22.
Sundelin T, Lekander M, Kecklund G, Van Someren EJ, Olsson A, Axelsson J. Cues of fatigue: effects of sleep deprivation on facial appearance. Sleep. 2013;36(9):1355–1360.
Kahan V, Ribeiro DA, Egydio F, et al. Is lack of sleep capable of inducing DNA damage in aged skin? Skin Pharmacol Physiol. 2014;27(3):127–131.
Walia HK, Mehra R. Overview of common sleep disorders and intersec- tion with dermatologic conditions. Int J Mol Sci. 2016;17(5):E654.
Isami F, West BJ, Nakajima S, Yamagishi SI. Association of advanced glycation end products, evaluated by skin autofluorescence, with lifestyle habits in a general Japanese population. J Int Med Res. 2018;46(3):1043–1051.
Krutmann J, Bouloc A, Sore G, Bernard BA, Passeron T. The skin aging exposome. Journal of dermatological science. 2017 Mar 1;85(3):152-61.
Denda M, Takei K, Denda S (2013) How does epidermal pathology interact with mental state? Med Hypotheses 80:194–196
Jafferany M (2007) Psychodermatology: a guide to understanding common psychocutaneous disorders. Prim Care Companion J Clin Psychiatry 9:203–213
Zouboulis CC (2009) Acne vulgaris and rosacea. In: Granstein RD, Luger T (eds) Neuroimmunology of the skin—basic science to clinical practice. Springer, Berlin Heidelberg, pp 219–232
Goulden V, Clark SM, Cunliffe WJ (1997) Post-adolescent acne: a review of clinical features. Br J Dermatol 136:66–70
Poli F, Dreno B, Verschoore M (2001) An epidemiological study of acne in female adults: results of a survey conducted in France. J Eur Acad Dermatol Venereol 15:541–545
Tanghetti EA, Kawata AK, Daniels SR, Yeomans K, Burk CT, Callender VD (2014) Understanding the burden of adult female acne. J Clin Aesthet Dermatol 7:22–30
Albuquerque RG, Rocha MA, Bagatin E et al. Could adult female acne be associated with modern life? Arch Dermatol Res 2014; 306(8): 683–8.
Dreno B, Bagatin E, Blume‐Peytavi U, Rocha M, Gollnick H. Female type of adult acne: Physiological and psychological considerations and management. JDDG: Journal der Deutschen Dermatologischen Gesellschaft. 2018 Oct;16(10):1185-94.
Yu, S.H.; Attarian, H.; Zee, P.; Silverberg, J.I. Burden of sleep and fatigue in us adults with atopic dermatitis. Dermatitis 2016, 27, 50–58.
Wolter, S.; Price, H.N. Atopic dermatitis. Pediatr. Clin. N. Am. 2014, 61, 241–260.
Hon, K.L.; Leung, T.F.; Ma, K.C.; Li, A.M.; Wong, Y.; Yin, J.A.; Fok, T.F. Resting energy expenditure, oxygen consumption and carbon dioxide production during sleep in children with atopic dermatitis. J. Dermatol. Treat. 2005, 16, 22–25.
Bender, B.G.; Ballard, R.; Canono, B.; Murphy, J.R.; Leung, D.Y. Disease severity, scratching, and sleep quality in patients with atopic dermatitis. J. Am. Acad. Dermatol. 2008, 58, 415–420.
Yosipovitch, G.; Goon, A.; Wee, J.; Chan, Y.H.; Goh, C.L. The prevalence and clinical characteristics of pruritus among patients with extensive psoriasis. Br. J. Dermatol. 2000, 143, 969–973.
Hirotsu, C.; Rydlewski, M.; Araujo, M.S.; Tufik, S.; Andersen, M.L. Sleep loss and cytokines levels in an experimental model of psoriasis. PLoS ONE 2012, 7, e51183.
Leibowitz, E.; Seidman, D.S.; Laor, A.; Shapiro, Y.; Epstein, Y. Are psoriatic patients at risk of heat intolerance? Br. J. Dermatol. 1991, 124, 439–442.
Martinez-Garcia, M.A.; Martorell-Calatayud, A.; Nagore, E.; Valero, I.; Selma, M.J.; Chiner, E.; Landete, P.; Montserrat, J.M.; Carrera, C.; Perez-Gil, A.; et al. Association between sleep disordered breathing and aggressiveness markers of malignant cutaneous melanoma. Eur. Respir. J. 2014, 43, 1661–1668.
Carter B, Rees P, Hale L, Bhattacharjee D, Paradkar MS. Association between portable screen-based media device access or use and sleep outcomes: a systematic review and meta-analysis. JAMA pediatrics. 2016 Dec 1;170(12):1202-8.